A. Latar Belakang.
Budaya
keselamatan di rumah sakit dapat diartikan sebagai berikut yaitu, sebuah lingkungan kolaboratif yang menekankan pada perilaku semua staf dan
peserta didik yang menekankan pada keselamatan pasien,
petugas, peserta didik, sarana prasarana dan
lingkungan. Semua pemberi pelayanan di rumah sakit memperlakukan satu sama lain
secara hormat dengan melibatkan serta memberdayakan pasien dan keluarga. Pimpinan
mendorong semua staf dan
peserta didik bekerja sama dalam satu
kesatuan tim yang efektif, profesional, dan mengutamakan keselamatan pasien.
Budaya keselamatan
mencerminkan pola perilaku individu maupun kelompok yang didasari atas
nilai-nilai kemanusian, etika dan profesionalisme. Didalam pelaksanaan budaya
keselamatan memerlukan komitmen dari semua pelaku serta kemampuan manajemen
didalam pengelola semua potensi yang ada menuju kepada suatu pelayanan yang
paripurna. Yang bercirikan komunikasi
yang efektif, pelayanan yang kolaboratif
dan terintegrasi dalam semua kegiatan rumah sakit.
 |
| Komite Mutu dan Keselamatan Pasien |
Hal-hal penting menuju budaya
keselamatan, adalah adanya:
1.
Kebijakan;
2.
Pedoman;
3.
Panduan;
4.
SPO;
5.
Komitmen,
kolaborasi dan integrasi;
6.
Program
Prioritas.
A.
Tujuan.
1. Tujuan
Umum:
Tercapainya keselamatan pasien dan keluarga, petugas, peserta
didik, sarana prasarana dan lingkungan.
2. Tujuan
Khusus:
1) Tercapainya keselamatan
pasien di IGD, IRJ, IRNA, ICU, RUANG TINDAKAN, RAWAT INAP;
2) Tercapainya keselamatan
seluruh petugas dan peserta didik di lingkungan RSUD Lasinrang;
3) Tercapai keselamatan
sarana prasarana di rumah
sakit;
4) Tercapainya keselamatan
lingkungan di rumah
sakit
dan sekitar rumah
sakit.
5) Tercapainya sasaran mutu
budaya keselamatan.
B.
Ruang
Lingkup Budaya Keselamatan Di RSUD Lasinrang.
1.
Sumber
daya manusia adalah seluruh karyawan, peserta didik
rumah
sakit
dan pihak lain yang bekerja sama dengan rumah sakit;
2.
Sarana
prasarana adalah semua sarana medis, penunjang medis dan non medis;
3.
Administratif
adalah semua regulasi yang digunakan dalam menjalankan kegiatan di rumah sakit;
4.
Lingkungan
adalah lingkungan fisik dan non fisik.
C.
Batasan
Operasional.
1.
Budaya
keselamatan di rumah sakit dapat diartikan sebagai berikut yaitu, sebuah lingkungan kolaboratif yang menekankan
pada prilaku semua staf dan peserta didik yang menekankan pada keselamatan
pasien, petugas, peserta didik, sarana prasarana dan lingkungan;
2.
Keselamatan
pasien didefinisikan sebagai layanan yang tidak mencederai dan merugikan pasien
ataupun sebagai suatu sistem dimana rumah sakit membuat asuhan pasien lebih
aman. Sistem tersebut meliputi penilaian risiko, identifikasi dan pengelolaan
hal yang berhubungan dengan keselamatan pasien, pelaporan dan analisis insiden,
kemampuan belajar dari insiden dan tindak lanjutnya serta implementasi solusi
untuk meminimalkan timbulnya risiko;
3.
Aspek
keselamatan petugas dan peserta didik adalah upaya rumah sakit untuk
memberikan jaminan kesehatan dan keselamatan kerja dan meningkatkan derajat
kesehatan dengan cara pencegahan kecelakaan dan penyakit akibat kerja,
pengendalian bahaya ditempat kerja, promosi kesehatan, pengobatan dan rehabilitasi;
4.
Aspek
keselamatan lingkungan adalah upaya rumah sakit untuk memberikan jaminan
keselamatan lingkungan kerja;
5.
Aspek sarana dan prasarana adalah upaya rumah sakit
memberikan, melengkapi dan merawat sarana dan prasarana yang ada di lingkungan RSUD
Lasinrang untuk menjamin keselamatan lingkungan kerja;
6.
Budaya
organisasi adalah suatu pola keyakinan, nilai-nilai perilaku, norma-norma yang
disepakati/diterima dan melingkupi semua proses sehingga membentuk bagaimana
seseorang berperilaku dan bekerja bersama. Budaya organisasi merupakan kekuatan
yang sangat besar dan sesuatu yang tetap ada walaupun terjadi perubahan tim dan
perubahan personal.
7.
Program
prioritas budaya keselamatan meliputi:
8.
Perilaku
yang mengganggu (disruptive) antara lain, perilaku tidak layak yang dilakukan
secara berulang, bentuk tindakan verbal atau non verbal yang membahayakan.
9.
Perilaku
yg tidak layak (Inappropriate), seperti kata-kata atau bahasa tubuh yg merendahkan atau menyinggung perasaan sesama staf, misalnya
mengumpat, memaki.
10.
Perilaku
yang melecehkan (harassment) terkait dengan ras, agama, suku termasuk gender.
11.
Pelecehan
seksual.
D.
Landasan
Hukum.
1.
Undang-undang
Nomor 29 tahun 2004 tentang Praktik Kedokteran;
2.
Undang-undang
Nomor 25 tahun 2009 tetang Pelayanan Publik;
3.
Undang-undang
Nomor 36 tahun 2009 tentang Kesehatan;
4.
Undang-undang
Nomor 44 tahun 2009 tentang Rumah Sakit;
5. Peraturan
Pemerintah Republik Indonesia Nomor 23 tahun 2005 tentang Pengelolaan Keuangan
Badan Layanan Umum;
6. Peraturan
Menteri Kesehatan Nomor 1438 Tahun 2010 Tentang Standar Pelayanan Kedokteran;
7. Peraturan
Menteri Kesehatan Republik Indonesia Nomor 11 tahun 2017 Tentang Keselamatan
Pasien;
8. Peraturan
Menteri Kesehatan Nomor 25 Tahun 2019 Tentang Penerapan Manajemen Risiko
Terintegrasi di Lingkup Kementerian Kesehatan;
9.
Peraturan
Menteri Kesehatan Nomor 80 Tahun 2020 Tentang Komite Mutu;
10. Keputusan
Menteri Pendayagunaan Aparatur Negara Nomor 28 tahun 2004 tentang Akuntabilitas
Pelayanan Publik;
11.
Keputusan
Menteri Kesehatan Nomor 129 Tahun 2008 tentang Standar Pelayanan Minimal Rumah
Sakit;
12.
Peraturan
Pemerintah Nomor 32 Tahun 1996 tentang Tenaga Kesehatan;
13.
Peraturan
Menteri Kesehatan Republik Indonesia Nomor 1438/Menkes/Per/IX/2010 tentang
Standar Pelayanan Kedokteran;
14.
Peraturan
Menteri Kesehatan Republik Indonesia Nomor 11 tahun 2017 tentang Keselamatan
Pasien Rumah Sakit;
15.
Keputusan
Menteri Kesehatan Republik Indonesia Nomor 1333/Menkes/SK/XII/1999 tentang Standar Pelayanan Rumah Sakit.
TATA
LAKSANA
A.
Prinsip
Umum.
1. Aspek
Keselamatan Pasien.
a.
Memperoleh
layanan yang manusiawi, adil,jujur, dan tanpa diskriminasi;
b.
Mendapat
layanan kesehatan yang bermutu sesuai dengan standar profesi dan standar
prosedur operasional;
c.
Mendapatkan
privasi dan kerahasiaan penyakitnya yang diderita termasuk data medisnya;
d.
Mendapatkan
informasi yang meliputi diagnosa dan tata cara tindakan medis, tujuan tindakan medis,
alternatif tindakan, risiko dan komplikasi yang mungkin terjadi dan prognosis terhadap
tindakan yang dilakukan serta perkiraan biaya pengobatan;
e.
Memperoleh
persetujuan atau menolak atas tindakan yang akan dilakukan oleh tenaga kesehatan terhadap
penyakit yang dideritanya serta berhak mendapatkan second opinion;
f.
Memperoleh
keamanan dan keselamatan dirinya selama dalam perawatan di rumah sakit;
g.
Menerapkan
budaya keselamatan pasien.
2. Aspek
Keselamatan Petugas dan Peserta Didik.
a.
Memeriksa
kesehatan petugas dan Peserta Didik (berkala, khusus);
b.
Menyediakan
alat pelindung diri dan keselamatan kerja;
c.
Menciptakan
lingkungan kerja yang higienis secara teratur, melalui monitoring:
d.
Lingkungan
kerja dari hazard yang ada;
e.
Melaksanakan
surveilas kesehatan pekerja.
f.
Staf
dan peserta didik terbebas dari perilaku yang tidak layak (inappropriate)
seperti kata-kata atau bahasa tubuh yang merbahasa tubuh yang merendahkan atau
menyinggung perasaan sesama staf dan peserta didik, misalnya mengumpat dan
memaki. Yang dimaksud perilaku yang mengganggu adalah intimidasi terus menerus,
komentar negatif di depan pasien saat memberikan pelayanan;
g.
Staf
dan peserta didik terbebas dari perilaku yang mengganggu (disruptive) antara
lain perilaku tidak layak yang dilakukan secara berulang, bentuk tindakan
verbal atau nonverbal yang membahayakan atau mengintimidasi staf lain, dan
“celetukan maut” adalah komentar sembrono di depan pasien yang berdampak
menurunkan kredibilitas staf klinis lain. Contoh mengomentari negatif hasil
tindakan atau pengobatan staf lain di depan pasien, misalnya “obatnya ini
salah, tamatan mana dia...?”, melarang perawat untuk membuat laporan tentang
kejadian tidak diharapkan, memarahi staf klinis lainnya di depan pasien,
kemarahan yang ditunjukkan dengan melempar alat bedah di kamar operasi, serta membuang rekam medis di ruang
rawat;
h.
Perilaku
yang melecehkan (harassment) terkait dengan ras, agama, dan suku termasuk
gender;
i.
Pelecehan
seksual.
3. Aspek
Keselamatan Sarana Prasarana.
a.
Ada
daftar inventaris alat medis dan non medis;
b.
Alat
medis diinveksi secara teratur (dikalibrasi);
c.
Peralatan
medis diuji coba sejak baru & sesuai umur, penggunaan & rekomendasi
pabrik;
d.
Ada
program pemeliharaan preventif (jadwal pemeliharan internal);
e.
Tenaga
yang kompeten menggunakan alat medis dan non medis;
f.
Air
bersih dan listrik tersedia dalam 24 jam;
g.
Kualitas
air dimonitoring secara teratur;
h.
Merencanakan
sumber darurat untuk listrik dan air (MOU dengan PDAM, zenset).
4. Aspek
Keselamatan Lingkungan.
Rumah sakit melakukan identifikasi terhadap bahaya
lingkungan dan bahaya potensial yang mungkin terjadi.
a.
Faktor
biologi (virus, bakteri, jamur);
b.
Faktor
kimia (antiseptik, gas anestesi);
c.
Faktor
ergonimi (cara duduk yang salah, mengangkat pasien yang salah, dll);
d.
Faktor
fisik (suhu, cahaya, bising, listrik, getaran dan radiasi);
e.
Faktor
psikososial (hubungan sesama kawan/atasan, bekerja begilir);
f.
Desain
fisik;
g.
Kebakaran;
h.
Risiko
hukum dan keamanan (pencurian, kekerasan
fisik);
i.
Kebanjiran;
j.
Gempa
bumi;
k.
Kawasan
bebas rokok;
l.
Saluran
limbah domestik dan limbah medis terpisah dan tertutup;
m.
Tempat
sampah tersedia dilingkungan rumah sakit;
n.
Rumah
sakit bebas dari vektor (tikus, kucing, kecoa, dll);
o.
Lantai
tidak licin, mudah dibersihkan;
p.
Tersedia
fasilitas pemadam kebakaran;
q.
Tersedia
cctv pada area yang berisiko keamanan dan keselamatannya (lingkungan terpencil,
ruang bayi, ruang anak-anak, dll);
r.
Pemberian
identitas pada semua staf, peserta didik, pasien, pengunjung (penunggu pasien,
tamu, vendor);
s.
Tersedia
no telpon darurat: 1234.
B.
Program Prioritas Budaya
Keselamatan
Program
prioritas budaya keselamatan merupakan perilaku yang tidak diharapkan dari
seluruh karyawan rumah sakit selama dalam kegiatan di Rumah Sakit yang dapat
mempengaruhi keselamatan lingkungan kerja. Program prioritas keselamatan ini
meliputi:
1.
Perilaku
yang mengganggu (disruptive) antara lain, perilaku tidak layak yang
dilakukan secara berulang, bentuk tindakan verbal atau non verbal yang
membahayakan. Mengintimidasi staf lain, “celetukan maut” adalah
komentar sembrono didepan pasien yang berdampak menurunkan kredibilitas staf
klinis lain, contoh mengomentari negatif hasil tindakan atau pengobatan staf
lain didepan pasien, misalnya “obatnya ini salah, tamatan mana dia...?”,
melarang perawat untuk membuat laporan tentang kejadian tidak diharapkan,
memarahi staf klinis lainnya didepan pasien, kemarahan yang ditunjukkan dengan melempar
alat bedah di kamar operasi, membuang rekam medis diruang rawat.
2.
Perilaku
yg tidak layak (Inappropriate), seperti kata-kata
atau bahasa tubuh yg merendahkan atau
menyinggung perasaan sesama staf, misalnya mengumpat, memaki.
3.
Perilaku
yang melecehkan (harassment) terkait dengan ras, agama, suku termasuk
gender.
4.
Pelecehan
seksual.
Sistim
pengukuran program prioritas budaya keselamatan:
a.
Pencegahan
(aktif) dengan menggunakan kuesioner dan checklist supervisi pencegahan.
b.
Penanganan
(pasif) dengan menggunakan sistim pelaporan kejadian secara rahasia (pelapor
tidak menyebut identitas).
C.
Sistem
Pelaporan.
Sistem
pelaporan sangat vital di dalam pengumpulan informasi sebagai dasar analisa dan
penyampaikan rekomendasi.
1.
Sistim
pelaporan insiden secara internal
(lokal) maupun eksternal (nasional).
Kegiatan
yang dilaksanakan Rumah Sakit: laporan
internal sampai pada pemilik, melaporkan insiden secara nasional ke Komite
Nasional Keselamatan Pasien (KNKP).
2.
Pelaporan
Budaya keselamatan setiap bulan pada
Direktur melalui Setiap kepala satuan kerja wajib membuat laporan budaya
keselamatan pada Direktur melalui Ka. Sub Bag. HUKMAS, yang dilanjutkan
pada Komite Etik
Rumah Sakit untuk dilakukan telaah dan tindak lanjut.
D. Pelaksanaa Survei Budaya Keselamatan
Survei budaya keselamatan dilakukan 1 (satu) tahun sekali.
Pengukuran budaya keselamatan pasien dengan menggunakan instrument AHRQ ( Agency for Healthcare Research and Quality
) dengan ketentuan sebagai berikut :
1.
Populasi, Sampel, Kriteria inklusi
dan Eksklusi
a.
Populasi
Semua karyawan pemberi
pelayanan pasien yang meliputi :
1)
Tenaga medis ( Dokter umum dan dokter spesialis)
2)
Tenaga keperawatan
3)
Tenaga kesehatan lain
4)
Non medis
b.
Sampel
Diambil perwakilian dari masing –
masing unit tergantung banyaknya jumlah
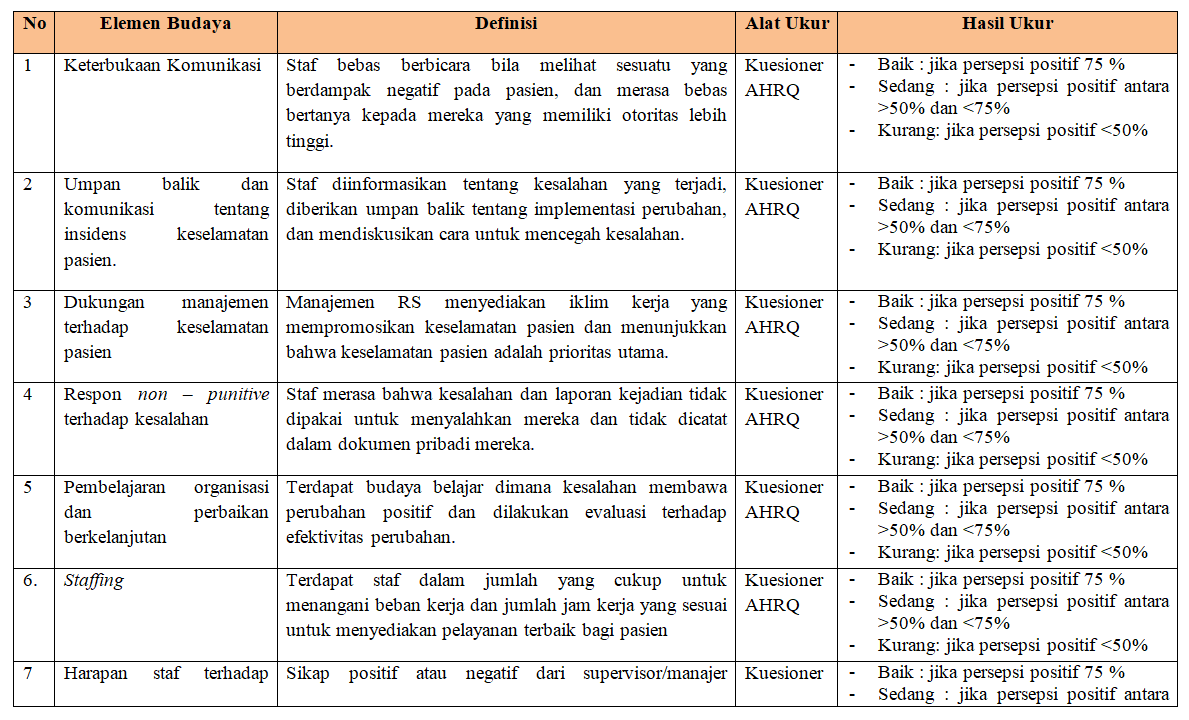
yang memenuhi kriteria inklusi dan tidak terdapat kriteria eksklusi Healthcare Research and Quality (AHRQ) ,
merupakan kuesioner yang paling banyak direkomendasikan untuk mengukur budaya
keselamatan pasien karena telah terjamin validitas dan reabilitasnya. Terdapat 12
elemen yang terdapat dalam kuesioner tersebut, yaitu sebagai berikut:
PENGENDALIAN
MUTU
A.
Indikator
Mutu Budaya Keselamatan Umum.
1.
Kepatuhan
penandaan
lokasi operasi;
2.
Kepatuhan
pemasangan tanda risiko jatuh;
3.
Tidak
terjadi medication error;
4.
Kepatuhan
identifikasi pasien;
5.
Kepatuhan
cuci tangan;
6.
Kepatuhan
pelaporan insiden;
7.
Emergency respon time (waktu tanggap pelayanan
gawat darurat ≤ 5 menit);
8.
Kepatuhan
penggunaan APD (Alat Pelindung Diri);
9.
Tidak
adanya SIP/STR yang kadaluarsa;
10.
Ketepatan
waktu pelaksanaan kalibrasi alat medis;
11.
Ketepatan
waktu pemeliharaan alat-alat non medis.
B.
Indikator Mutu Budaya
Keselamatan Prioritas.
1.
Perilaku
ketidaknyamanan petugas;
2.
Kekerasan
fisik;
C.
Budaya
Ceklis Dalam Supervisi Berjenjang.
1.
Mencegah
supaya tdk terjadi risiko (OK, GIZI,
CSSD);
2. Untuk melakukan
monitoring dan evaluasi (ceklist 5 K).